こんにちは。ウチカラクリニック健康メディア「予防医学大辞典」です。
今回は「HbA1c」について、高かった時の対策、基準値などについて医師の視点から徹底解説していきます。
ウチカラクリニックではオンライン診療に完全対応し、忙しい方向けに夜間や土日も診療を行っております。
(全国からご自宅で受診可能です。)
生活習慣病や糖尿病の症状に関するご相談、通院中の薬をご希望の方はお気軽にオンライン診療でご相談ください。
診療時間:09:00 – 22:00
予約は24時間可能!
あなたはHbA1c、この言葉が一体何を意味しているのか説明できますか?
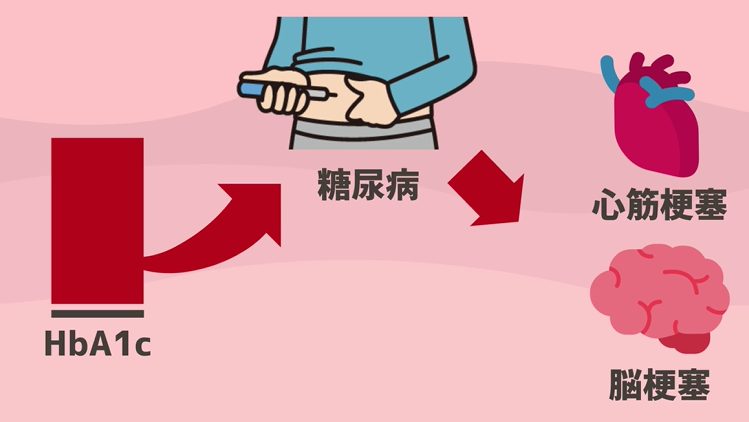
HbA1cがある一定の数値を超えると、糖尿病の診断に至ってしまったり、心筋梗塞や脳梗塞などの合併症の恐ろしいリスクが上がってしまうんです。
しかし健康診断の後でHbA1cについて詳しい説明がなく数値の意味を理解できなかったり、数値高いのに受けっぱなしになってしまっていると放置してはいけない数値のままでどんどん病気のリスクが上がってしまう事があるんですね。
HbA1cは毎年の健康診断でみかける人も多いはず。
一生生かせる知識なので、この機会にHbA1cについて徹底的に理解しておきましょう。
きっとこの記事を読めば、HbA1cについて友達や家族にすらすら説明できるようになるでしょう。
HbA1cとは?

ではいきなりですが、そもそものHbA1cの言葉の意味から説明していきます。
改めてこの言葉、読み方は「ヘモグロビンエーワンシー」と読むことが多いです。
ヘモグロビンエーワンシー、まずこの言葉を真ん中で2つに区切ってみましょう。
左側のヘモグロビン、こちらの言葉は聞いた事もある人が多いのではないでしょうか。
ヘモグロビン、というのは赤血球の中のタンパク質の一種なんです。
さらにヘモグロビンという言葉はヘムとグロビンに分けて説明をする事ができます。
- 鉄分で構成されているヘム
- タンパク質で構成されているグロビン
この2つが合体してヘモグロビンになるんですね。

皆さんは「なんか立ち眩みがする…貧血っぽい…」といった感じで貧血という言葉を日常的によく使っていると思いますが、実際はそれって正確には貧血でなく、神経の反射だったりする事も多いです。
医学的には、正確にはこのヘモグロビンが基準値よりも少なくなってしまう事が貧血の定義に当てはまるんですね。
特に女性の場合は食事から鉄分をとる量が少なかったり、生理での出血が多かったりすると鉄分で構成されているヘムの部分が上手に作れなくなり、医学用語で「鉄欠乏性貧血」という状態になってしまう事が非常に多いんです。
そしてヘモグロビンの最も重要な役割を知っていますか?
それは「酸素の運搬」です。
ヘモグロビンは酸素とくっつく事ができるという性質があるので、酸素と結合して血液にのって全身をめぐる事で、体中に酸素を運んでいるんです。
その為、貧血になると、体に十分に酸素が行き届けられず、息切れやめまいといった症状が出る事があります。
これが貧血の症状の正体なんですね。
そして今ヘモグロビンは酸素とくっつきやすいという解説をしましたが、実は糖分ともくっつきやすいという性質があります。
この状態を糖化ヘモグロビンと呼びます。
そして、人間の体の中の全体のヘモグロビンの中で、この糖分とくっついている糖化ヘモグロビンの割合が一体パーセントなのか、これを示したのがHbA1cの数値、という訳なんですね。
ただこれだけだと、わざわざヘモグロビンにくっついてる割合を見なくても、別に血糖値を直接、血液検査で簡単に測れるんだからそっちだけ見とけばよくない?と思われる方も多いかもしれません。
なぜ健康診断でわざわざHbA1cを測る必要があるのか、次は血糖値との違いについて説明していきます。
血糖値とは?HbA1cとの違いは?
では血糖値との違いのお話に参りましょう。
「結局、血糖値とHbA1cって何が違うの」、この質問が一番多いです。
このポイントを知らない人がものすごく多いので、詳しく解説しておきますね。
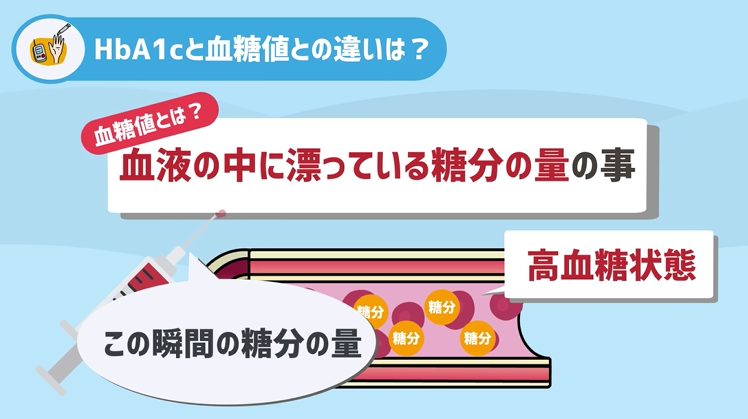
まず血糖値はその名の通り、血液の中に漂っている糖分の量の事ですね。
この血糖値が高いことを「高血糖状態」と呼びます。
要するに、採血をしたその「瞬間」の血液の中の糖分の量を指すのが「血糖値」です。
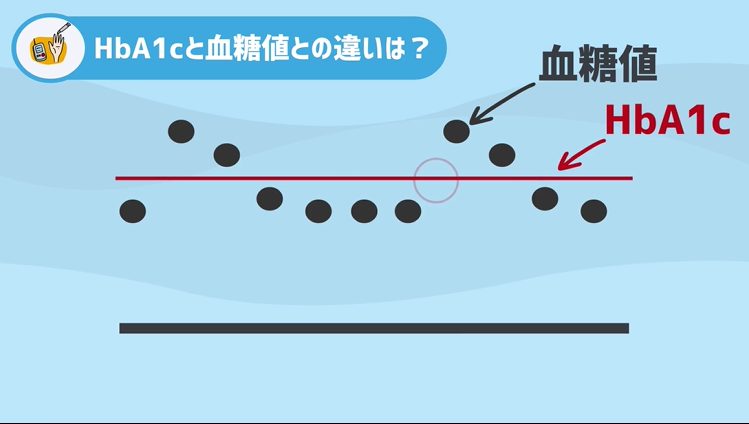
血糖値は食後はぐーんと上がりますし、お腹がすいた時や起きた時は下がっていたりと、1日の中で常に、波のように変化しているものです。
では一方、HbA1cは何を反映するか、といいますと、なんと過去1-2か月といったこれまでの血糖値の平均値を反映するものなんですね
なぜこのような原理になっているか、最も関係のある原因は、ヘモグロビンを代表とする赤血球の寿命です。
赤血球には生まれてから一定の寿命があって、寿命がくると脾臓という臓器で壊されてしまいます。
この寿命が約120日なんです。短命ですね。
そして、ヘモグロビンは糖分とくっつきやすく、糖化ヘモグロビンという状態になる、という話は先ほど説明しましたが、実はいったん糖化するともう元の状態に戻る事はできないんです。
その為、一旦糖化したヘモグロビンは、糖化した状態のまま、寿命がくるまで血液の中でぷかぷか浮かんで過ごす事になるんです。
人間の血液の中では、当然血糖値が高い時はその量に比例してヘモグロビンにぶつかってくっつく糖分の量も多くなりますし、低い時は少なくなります。
この血糖値の波の中で結局トータルでどれだけの糖分がヘモグロビンにくっついてきたのか、過去1-2か月の平均値をしめしたものがHbA1cなんです。

要するに、簡単にまとめると、血糖値は採血したその瞬間の数値を表す「点」であるのに対して、HbA1cは点である血糖値を足し合わせてその平均点をとった「線」として理解する事ができますね。
1日の中でも上がったり下がったりして、測るタイミングによって数値が変わってしまう血糖値と比べて、HbA1cはいつ測ってもある程度一定の数値が出るので、使い勝手としては非常に良い訳です。
また血糖値であれば検査の直前に食事の量を減らしたりして、ある程度調節する事ができますが、HbA1cに関してはちゃんとした長期的な対策をしないとごまかしがきかないので、ズルはできないんですね。
数値に関してはHbA1cが7%だと、だいたい空腹の時の血糖値で150くらいを反映するとされています。
ただそんな数字をいきなり言われても、高いのか、低いのか、放っておいても良いのか、それともやばいのか、一体全体全然わからないですよね。
なのでHbA1cについて理解した所で、次は一体どのくらいの数値だと問題なのか、数値について深堀りして解説していきましょう。
HbA1c、血糖値の基準値は?高い場合は?
HbA1cの数値についてですが、まず基準値が年齢ごとに異なるの?という質問を受ける事がありますが、年齢は全く関係ありません。
老若男女問わず、誰にとってもHbA1cが高い状態が続くと、血管の中の糖分が壁を傷つけてしまい動脈硬化が進行する可能性がありますので、全員知っておいておかなければなりません。
では一番気になるであろうHbA1cがどのくらい高いとまずいのか、についてですが、6.5、この数値を覚えておいて下さい。6.5を超えると要注意です。
まあ血糖値を絡めた厳密な診断基準はあるのですが、ざっくりした基準としてはHbA1cが6.5を超えると糖尿病の疑いがある、とされています。治療が必要かもしれません。

そして6.5を超えてさらに上昇して8を超えてくると、要警戒、かなりまずいです。
この状態で放置しておくと糖尿病によって血管や神経が傷つけられる事による恐ろしい症状が出てくる可能性が大いにあります。
そして10を超えると、本当に命に関わる場合があります。
緊急で点滴で血糖値を下げたり、入院して治療が必要になる場合もあります。
会社によっては10を超えると勤務禁止にしている所もあるくらいまずい状態です。
数値に関して覚え辛い場合は、例えば30を足して、熱だったらどう思うか、と考えるのも良いかもしれません。7に30を足して37度なら微熱、
8に足して38度なら高熱ですよね。10に足して40度なら相当高い熱です。
繰り返しになりますが、HbA1cの値が高い状態で放置していると本当に命に関わる場合があるので注意してくださいね。
また正確な医学用語ではありませんが、「糖尿病予備軍」という言葉があります。
この予備軍はHbA1cがどのくらいの数値の人の事かと5.7-6.4程度の事を示していて、要するにあと一歩悪くなると糖尿病になってしまうよ、という段階の事です。
予備軍、という名前なのでなんとなくギリギリセーフのような印象を持たれがちなのですが、実は予備軍に該当する人達も心筋梗塞や脳梗塞のリスクが上昇した、というデータもあり、勿論糖尿病の診断がつく状態より全然ましな状態ではあるものの、イメージとしてはギリギリアウトの方が正しいです。
可能なら予備軍の状態も脱却しておいた方が良いんですね。
まとめると、既に糖尿病になってしまった人など、人によって目標は違うのですが、
ざっくりいうと、
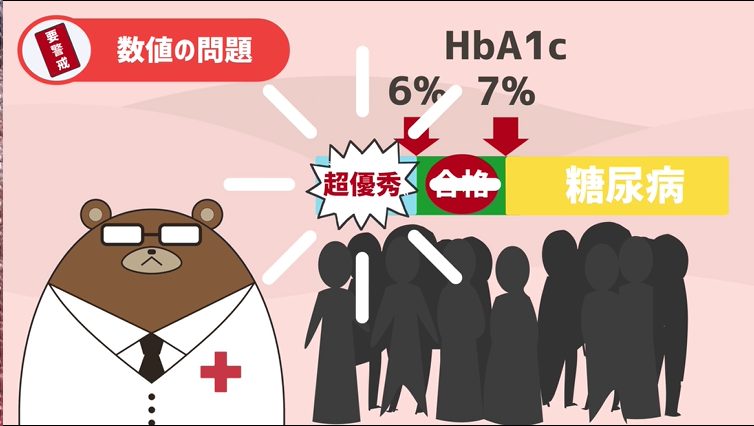
- HbA1cが7%切れたら合格
- 6%を切れたら超優秀!
このように考えて毎年の健康診断のデータを見て欲しいと思います。
そしてまた一点、覚えておいて欲しい事があります。
それはHbA1cの数値が高いからといって必ずしもその人が怠けているとか、食生活が乱れている訳ではない、という事です。
まあ、勿論、生活乱れているせいの時もあります。
ただ糖尿病は遺伝と非常に密接なかかわりがあり、家族が糖尿病の人は糖尿病になりやすかったり、糖尿病は「生活習慣病」というグループに入っていますが、、全てが全て生活習慣のせいだけではないんです。
それぞれの遺伝子なりにできるだけ良い数値を目指していきましょう。そして数値が高い人をなまけていると決めつけないようにしましょう。
ウチカラクリニックではオンライン診療に完全対応し、忙しい方向けに夜間や土日も診療を行っております。
(全国からご自宅で受診可能です。)
生活習慣病や糖尿病の症状にお困りの方に関するご相談、通院中の薬をご希望の方はお気軽にオンライン診療でご相談ください。
診療時間:09:00 – 22:00
予約は24時間可能!
公式LINEは、
- お悩みの相談ができるAIによるWeb問診機能
- LINEで自分の体の健康知識が学べる「家庭の医学」
- オンライン診療がいつでも予約できる機能
など様々な機能が利用できるいわば「LINEのミニクリニック」です。
こちらから健康情報を頻繁に送る事はありませんので、是非お気軽に登録して自由にポチポチご活用下さい。
期間限定の特別特典
書籍「40歳の予防医学」から一部コンテンツの編集版を無料でプレゼントできる事になりました!

そしてこの度、クリニックオープン記念として、出版社に無理をいって特別に許可を頂き、
LINEに登録して頂いた全員に、書籍「40歳からの予防医学」の中から
- 年齢別やるべきことリスト
- すぐ病院にいくべき15の症状
- 正しい医療情報を見抜く3つのコツ
- 生活習慣やることリスト100
を無料でプレゼントできる事になりました!
是非こちらだけでも利用して普段の生活に活かして頂けますと幸いです。